専門外来
減酒サポート外来
疾患・症状・対象者
- ・今日は飲むまいと思っていても、つい飲んでしまう
- ・「一杯だけ…」と思っても、ついつい深酒してしまう
- ・以前よりもお酒を飲む量が増えた
- ・お酒を飲まないと眠れない
- ・周囲の人から「お酒をやめた方がいい」と言われている
- ・飲むと記憶がなくなったり、トラブルを起こしてしまったりする
- ・家族のお酒の飲み方が心配
- ・家族がお酒で体調を崩したり、生活に支障を来したりしている
このようなお酒の問題で、ご自身またはご家族で悩んでいませんか?
実は、こういったお悩みはアルコール依存症という病気が引き起こしている可能性があります。
アルコール依存症は、飲酒を続けることで脳に障害が起き、自分の意思ではお酒の飲み方(飲む量、時間、状況)をコントロールできなくなる病気です。
意志の弱さやだらしなさが原因で、お酒を飲んでしまうわけではありません。アルコール依存症になると、飲みたい気持ちが抑えられなくなります。
さらに、以前は大きな価値を持っていたこと(仕事、家庭、趣味など)よりも飲酒を優先させてしまうようになり、問題が起きているにもかかわらず飲酒をやめることができなくなります。アルコール依存症の進行に伴い、健康問題や社会的問題・家庭問題が深刻化していくため、早期に診断・治療を行うことが重要です。
治療
従来のアルコール依存症の治療は、生涯お酒をやめ続けること(断酒)を目標としていました。現在でも一番の目標は断酒ですが、完全にやめることが難しい場合、お酒の量を減らすこと(減酒、節酒)によって、できる限り害を減らす(ハームリダクション)という目標も近年では受け入れられるようになってきました。
減酒サポート外来は1か月に1回程度、全部で9回通院していただきます。治療は主に精神療法(心理教育)と薬物療法であり、患者様ごとの個別プログラムとなっております(集団でのプログラムは行っておりません)。患者様には飲酒日記を記載していただき、それを基に医師が診察を行います。
診察終了後に薬剤師・栄養士・看護師・精神保健福祉士などの多職種がそれぞれの専門に応じたレクチャーを行う形式となっております。薬物療法については、減酒(節酒)のための薬 セリンクロ(一般名:ナルメフェン)と断酒のための薬 ノックビン(一般名:ジスルフィラム)、シアナマイド(一般名:シアナミド)、レグテクト(一般名:アカンプロサート)があり、必要性や患者様の希望に応じて処方いたします。
減酒サポート外来では、患者様ご自身で目標や目指す姿を設定していただき、その達成に向けて多職種でサポートを行ってまいります。
もし、あなたやあなたのご家族がお酒の量を減らすことに関心をお持ちでしたら、当院へご相談ください。
糖尿病外来
糖尿病外来は1型・2型糖尿病について診療を行っています。
糖尿病などの生活習慣病は、全身に影響を及ぼし、さまざまな症状をもたらします。当院では糖尿病の治療は主治医制となっており、患者様に対して専門スタッフがきめの細かい診療を実践しています。また専門的知識を持った日本糖尿病療養指導士(CDEJ)の在籍数16名と県内有数となっており、看護師や栄養士、理学療法士、薬剤師、臨床検査技師が療養をサポートします。
糖尿病の治療には食事療法、運動療法、薬物療法(内服薬・インスリン注射など)があります。ライフスタイルや糖尿病の病型、病期を考慮した血糖コントロールを含め、エビデンスに基づく総合的な診療を心がけています。
長期間状態の悪い糖尿病を患っていると目(糖尿病性網膜症)、腎臓(糖尿病成人症)、神経(糖尿病性神経障害)といった三大合併症を引き起こしたり、狭心症・心筋梗塞や脳梗塞(大血管障害)を引き起こします。これらの合併症を発症すると生活の質・QOLが非常に下がってしまうため、糖尿病を放置せずしっかりと治療を行い管理することが重要です。
循環器外来
当院の循環器外来では以下のような疾患を主に診察しています。当院の役割は、心臓、血管疾患の幅広い範囲における初診診療を担当し、高度医療を必要とする患者様の見極めや適切なタイミングでのご紹介、専門医療機関で診療を受けて安定した患者様の長期的管理であると考えております。
-
1.虚血性心疾患
心臓の血管(冠動脈)が狭くなる、または詰まってしまうことによって起きる病気のことで、多くの場合、胸の圧迫感と表現される胸痛を生じます。一時的に心臓の筋肉への血流が不足しその後回復とともに症状が改善するものが狭心症、血流が途絶え、心臓の筋肉が壊死を起こすものが心筋梗塞です。高コレステロール血症、高血圧症、糖尿病、喫煙習慣などを有する方に起きやすいことが知られています。虚血性心疾患の診断は、心電図、心エコー図、冠動脈CT、心臓核医学検査、心臓カテーテル法等の様々な方法を組み合わせることが多く、治療についても、薬物療法、心臓カテーテル治療、外科手術があり、病状に適した治療が選択されます。
当院は、胸痛を自覚された方や心電図異常がある方が虚血性心疾患かどうかを見極めることや、虚血性心疾患が強く疑われ、より高度の診断、治療が必要と判断された場合に適切な医療機関にご紹介する役割を果たします。薬物療法で十分管理できる場合や他院で治療を受けた後の継続治療なども担っています。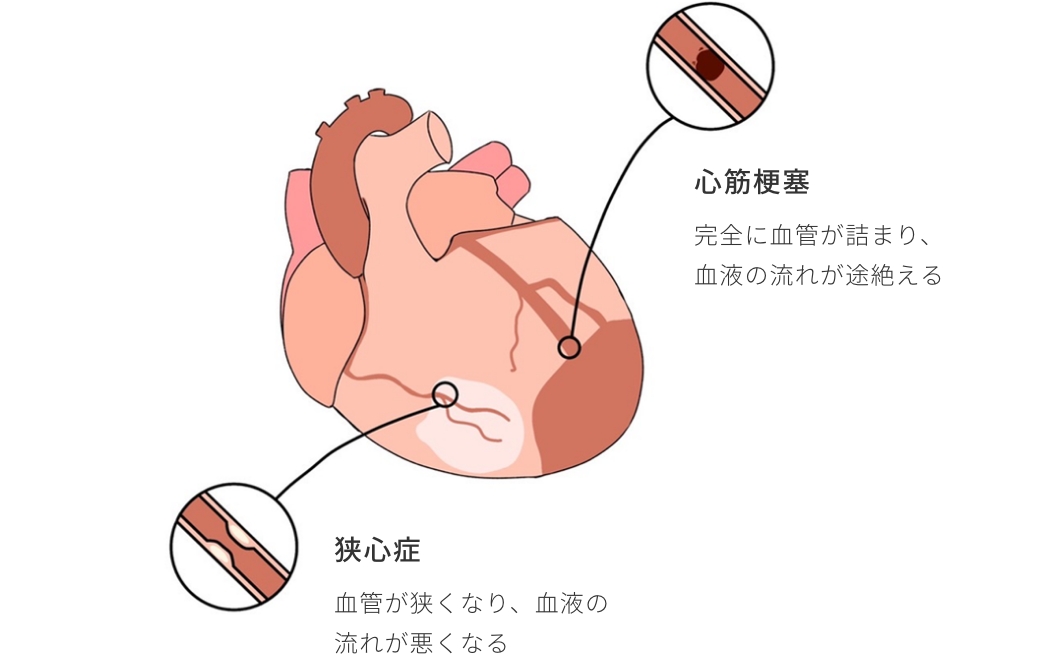
-
2.不整脈
動悸がする、脈が飛ぶ、脈の間隔が不規則だ、などは代表的な不整脈の症状です。いっぽう、目の前が真っ暗になって意識が遠のく、意識がなくなって倒れる(失神)、といった症状の中に、不整脈を原因とするものがあります。症状が出現しているときに心電図をとるのが確実な診断方法ですが、発作的のみに出現する不整脈がしばしばあり、その場合はホルター心電図(24時間記録できる携帯型心電図)を行います。また、心臓の構造や機能に問題がないかを心エコー図で評価します。不整脈治療の進歩はめざましく、一部の不整脈については心臓カテーテル治療によって寛解、治癒に導くこともできるようになりました。また、失神をきたす不整脈の中には、高度の徐脈(心拍数が著しく低下するもの)や、高度の頻脈(心拍数が著しく増加するもの)が原因のものもあり、それぞれペースメーカー、植え込み型除細動器等の体内に植え込む機器の手術を要することがあります。
当院は、不整脈を疑う方に適切な診断を行い、カテーテル治療や植え込み型の機器が必要な場合は適切な医療機関にご紹介する役割を果たすとともに、薬物療法で管理できる場合や他院で治療を受けた後の継続治療なども担っていきます。 -
3.心臓弁膜症
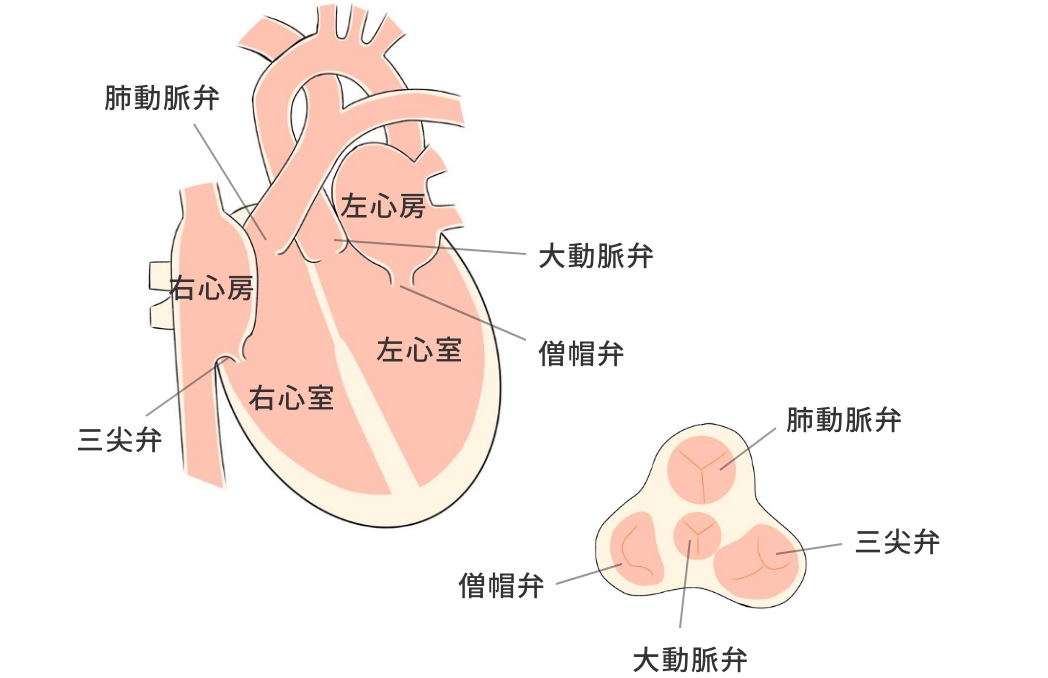
心雑音を指摘された、という場合には、心臓内や、心臓と接続する血管との間で、血液の逆流を防止する弁(心臓には4つの弁があります)に異常が生じていることがしばしばあります。弁は開いたり、閉じたりするものですが、弁が硬くなって開きづらくなったものを弁狭窄、逆流を防止する機能が低下し、閉じたときに血液が逆流してしまうものを弁閉鎖不全(または弁逆流)といいます。近年では高齢化とともに、弁膜症は増加傾向であり、心臓弁膜症が進行することによって、不整脈が発生したり、後述する心不全を発症したりすることがあります。重症の場合、外科手術を要する場合があります。当院では、心エコー図を中心に弁膜症の重症度を評価し、経過観察が必要かの見極めや、手術を要するかどうかの判断、手術が適切と判断した場合の専門医療機関への紹介、手術を行った方が安定した後の継続治療などを担っています。
-
4.心不全
息切れ、呼吸困難がある、足がむくみ体重が増加した、等の症状がある場合、心不全という状況になっている可能性があります。先に説明した、虚血性心疾患、不整脈、心臓弁膜症や、心臓の筋肉をつくる遺伝子の異常による心筋症(筋肉が以上に厚くなったり、あるいは心臓の大きさが拡大したりする疾患)、高血圧症などが原因となります。
当院では、これらの症状が心臓を原因とするものかを見極めるとともに、心不全と診断した場合、その原因をできるだけ明らかにしていきます。正確な診断にあたっては、専門医療機関への紹介を要する場合があり、また、重度の症状の場合は専門医療機関に紹介、治療を依頼することがあります。高齢化にともない、心不全患者数は激増しており、当院で対応できる場合には、内科病棟で入院治療を行います。また、他院で急性期の入院治療を受けた方が、自宅への退院が困難な場合、当院への転院受入れを行います。
てんかん外来
てんかんとは
てんかんは、けいれんや意識障害をはじめとする、さまざまなてんかん発作をおこす脳の病気です。大脳の神経細胞が過剰に活動することで起こる、いわば「脳の不整脈」といえます。1000人に5〜10人がかかり、最もよくみられる脳の病気のひとつで、日本では約100万人がてんかんをもっていると考えられています。どの年齢でも発症しますが、とくに小児や高齢者に多くみられます。原因は脳の構造上の病変、脳血管障害や腫瘍、元々の素因によるもの、感染症などさまざまです。
症状
てんかん発作の症状は、発作の活動が脳のどこから起こり、どのように広がるかによって異なります。発作の代表的なものは以下の通りです。
- ・意識がなくなり、手足が硬くなり、その後ガクガクと全身がけいれんする
- ・目を開けたまま、意識が数秒から十数秒ほど途切れる
- ・意識がもうろうとして、手をもぞもぞ動かしたり、口をモグモグ動かしたりする
- ・腕、足、肩などがピクッと動く
- ・お腹から込み上げてくる感じがする、急に動悸がする
- ・恐怖感、ものが歪んで見える、初めて経験したことが以前にも経験したように感じられる、など
診断
発作の際の症状に加えて、脳波検査、MRIなどの画像検査が役立ちます。他の病気の鑑別などのために血液検査、心電図検査も行います。発作のときの様子をご本人が覚えていないことがあるので、発作の様子をよく知っている方が一緒においでになるとよいでしょう。
治療
抗てんかん発作薬による薬物療法が基本です。約6-7割の方はお薬を飲むことで発作が止まります。薬で十分に効果が得られない場合は、外科手術などの他の治療法が有効な場合があるので、専門の施設にご紹介することも可能です。
※てんかん外来は、精神科医が担当いたします。
児童・思春期外来
児童・思春期外来とは
疾患ではなく年齢で限定した外来です。
受診される方の多い疾患をあげると、神経発達症・不安症群・強迫症・適応障害・双極症(双極性障害)・抑うつ症群(うつ病)・統合失調スペクトラム症などです。
神経発達症とは知的発達症・自閉スペクトラム症・注意欠如多動症・限局性学習症・チック群などです。児童期に特有の不安症群には分離不安症・場面緘黙があり、10代後半からは成人と同様の恐怖症・社交不安・パニック症などの不安症があります。強迫症も児童期からみられる疾患です。
これ以外に夜尿症などの排せつの障害・児童期発症流暢症(吃音)などの方も受診されます。
症状
以下の症状はさまざまな疾患でみられます。
同じような行動があっても、それによって生活に支障がなければ症状とは言えません。また小学校低学年でよくみられる行動は症状とは言えないことがあります。低年齢ほど「普通の幅が広い」とご理解ください。
症状の例
- ・勉強が遅れている
- ・みんなと一緒に遊べない
- ・特定のことにしか興味がない
- ・興味のあるものを見つけると、それしか見えない
- ・音や肌触りに敏感
- ・集中できず、気が散りやすい
- ・結果を予想しての行動ができない
- ・大切なもの・必要なものでもなくしてしまう、どこにあるかわからない
- ・動き回って、教室に座っていられない
- ・しゃべってばかりいる
- ・順番を待てない、順番待ちを嫌がる
- ・話し言葉は理解できるが文章が理解できない
- ・突然、体がピクっと動く
- ・人がいないのに声が聞こえる
- ・ありもしないことを信じてしまう
- ・楽しかったことにも興味がなくなる
- ・やる気、食欲がなくなる
- ・不機嫌が続き、怒りっぽくなる
- ・いつもより活動的・行動的になる
- ・妙に機嫌がよく、一人ではしゃいでいる
- ・お母さんにまとわりついて離れようとしない
- ・迷子になるかもしれない、誘拐されるかもしれないと心配ばかりする
- ・家では話せるのに、学校では話すことができない
- ・何回も手を洗う
- ・水道やトイレットペーパーをたくさん使う
- ・汚れていないかどうか何回も確かめる
対象者
上に述べたような疾患や症状のある方のうち、おおよそ小学生から高校生程度の方を対象としています。
治療
問診・観察、心理検査、周囲の方の情報などから、年齢や発達を考慮して精神療法、薬物療法を行います。血液検査、心電図検査、CT、MRI、脳波検査などの検査も必要に応じて行います。
また統合失調症などで興奮が著しい場合は入院治療の適応となる場合があります。さらに当院院内での連携に加え、他の専門医療機関と連携して治療に当たります。
児童思春期の治療は病院だけで完結するものではなく、本人や家族を支える社会的支援につなげることも治療と考えています。そのため児童相談所などの福祉機関、就労支援機関と連携し、特別児童扶養手当・障害児福祉手当などの各種診断書の作成も行います。
痺れ・神経痛外来 / リハビリテーション科・骨粗しょう症外来
痺れ・神経痛外来
「しびれ」は体の感覚異常または運動麻痺を意味する言葉です。常時であったり触るとであったり運動するとであったり、時に痛かったり、そんな「ぴりぴり」「ジンジン」「ビリビリ」「ビビッ」「ズッキーン」といった異常感覚起きていませんか?また朝起きたら手足の動きが悪かったなどは運動系の「しびれ」症状です。主に神経の症状ですが、時に筋肉からの「しびれ感」の事もあります。原因は何?と心配になった時、脳神経外科と脊椎脊髄外科の専門医資格をもつ医師がそのお悩み、ご不安に対し問診から丁寧に診察させていただきます。ただし症状から脳卒中が疑われる場合は救急病院への受診をお願いする場合もあります。
「神経痛」については主に脊椎、脊髄、末梢神経由来の痛みに対して診断、治療をおこないます。「しびれ」と痛みは表裏一体の症候でもあります。特に坐骨神経痛とか椎間板へルニアとか脊柱管狭窄症とかとは言われているけどしびれや痛みの経過が思わしくない、今一度専門医の診察希望がある場合などご相談ください。いずれも症状に合わせて脳や脊髄のMRI検査、血液検査などを行い診断や治療方針を決めていきます。また脳、脊椎、脊髄、末梢神経の手術の経験からより高度な治療法のご案内も致します。必要であれば他院への治療依頼を行います。
転医については原則、前医からの紹介状(医療情報提供書、画像)をお願いしています。また転医の最終決定は診察後の相談でとなります。セカンドオピニオン希望で大量の資料がある場合は複数回に分けての診察とさせていただきます。
手足のしびれ、神経痛の主な原因:脳梗塞、脳出血、脳・脊髄腫瘍、脊髄梗塞、頚椎椎間板ヘルニア、頚椎症、後縦靭帯骨化症、腰部脊柱管狭窄症、腰椎椎間板ヘルニア、変形性腰椎症、腰椎分離すべり症、腰椎変性すべり症、黄色靱帯骨化症、手根管症候群、足根管症候群、絞扼性末梢神経障害、糖尿病性末梢神経障害、多発末梢神経障害、帯状疱疹後神経痛、びまん性特発性骨増殖症、強直性脊椎炎など。治療にはリハビリテーションが有効なことも多く外来リハビリテーションのご提案をさせていただくこともあります。
リハビリテーション科・骨粗しょう症外来
「リハビリテーション」はまず医師の外来診察で、状態の評価やご希望により外来リハビリテーションか、入院リハビリテーションかを相談させていただきます。加齢や外傷やしびれ・疼痛による身体機能低下を自覚されている場合、特に転倒の心配がある場合、筋肉量(InBody)や骨強度(DXA)、姿勢の評価を行い、適切なリハビリテーション療法を専門の療法士が行います。また肺炎などの疾病治療後やがんの治療後の廃用障害は、リハビリテーションが生活の質の回復に必要な場合が多くありますので、外来受診ご検討ください。さらに高次脳機能障害で生活に問題が出ているケースには、言語を含む機能評価から脳機能回復の訓練も行います。要介護認定をとっているが、最近むせる症状がある場合も相談いただければ嚥下機能検査や嚥下訓練、嚥下介助アドバイスを行います。
「骨粗しょう症」は超高齢化日本では国民病でもあります。無自覚なままに陥ってしまう骨粗しょう症では、女性なら50歳以降、男性でも70歳以降に何かの機会に、医療機関で腰椎と大腿骨の骨密度を測ることをお勧めします。学会では、診断には踵での超音波検査より浅井病院にあるDXAというレントゲン装置での測定を推奨しています。骨粗しょう症の状態で転倒して大腿骨近位部骨折を来たすと、臥床安静(寝たきり)と手術とリハビリテーションが必要になります。その後に骨粗しょう症の治療を継続しないと、骨折の連鎖を起こすことも知られています。無自覚だが健康意識のなかで検査希望の方、検診で要精密検査となった方、骨折治療後に治療を継続すべき方、最近背中が丸まった方、圧迫骨折と診断されたことのある方、雑談を交えての骨粗しょう症の説明から診療を始めます。検査については、骨密度測定(DXA)で骨折のリスクが高いと判断された場合は、採血でCa、ビタミンD、骨代謝を測定します。
また背景にあるサルコペニア(筋委縮)やフレイル(衰弱)の程度も勘案、総合判断して適切な薬物治療をご提案します。
浅井ヘルスケア グループでは「HONE(骨)の基本」、を標語にH:ほっておいてはだめ、O:お薬続けましょう、N:寝たきりはだめ運動しましょう、E:栄養も大事、を啓発中です。
治療では投薬だけでなくリハビリテーションや栄養指導をおすすめすることもあります。リハビリテーション外来と一緒の外来にしている所以です。

